李洪振医生的科普号
- 精选 腹部盆腔肿瘤放疗期间饮食及消化系统注意事项
放射治疗期间,应尽量减少肠内积聚气体,以减低副作用的风险。以下建议的指导可能有助于帮助减少治疗期间的肠道堆积物和产生气体。为避免放疗期间过多的肠内积气,您应避免那些平时会引起腹部胀气的食物,另外您还可
李洪振 主任医师 北京大学第一医院 放射治疗科3984人已读 - 论文精选 前列腺癌放射治疗策略与进展(综述)
作者:亓昕李洪振作者单位:北京大学第一医院放射治疗科随着调强放射治疗、影像引导放射治疗、立体定向放射治疗、质子放射治疗等放射治疗技术的不断发展与进步,前列腺癌的放射治疗进入了一个全新的精准放射治疗时代。精准放射治疗可在有效杀死肿瘤细胞的同时,尽量避免或减少对肿瘤周围正常组织的损伤,从可显著提高前列腺癌放射治疗的临床疗效,并可减少不良反应的发生。本文将对不同时期前列腺癌的放射治疗策略与进展进行总结,主要包括非转移性前列腺癌的根治性放射治疗、根治性前列腺切除术后的辅助放射治疗或挽救性放射治疗、转移性前列腺癌原发灶和转移灶的放射治疗。1、非转移性前列腺癌的根治性放射治疗1.1提高放射治疗剂量对生存的影响MRCRT01随机对照试验结果表明,提高放射治疗剂量可以显著改善非转移性前列腺癌患者的无生化失败生存率[1]。目前对于局限期的低中危前列腺癌患者,推荐给予75.6~79.2Gy的常规分割根治剂量:对于高危病例,建议给予81Gy以上的常规分割根治剂量[2]。需要强调的是,如此高的放射治疗剂量必须建立在优质质量控制的前提下,如采用每日影像引导放射治疗可明显减少不良反应,提高临床疗效。一项来自21个中心的Ⅲ期随机对照试验结果显示,与采用每周影像引导放射治疗比较,采用每日影像引导放射治疗可显著减少前列腺癌患者3级以上晚期直肠不良反应的发生,同时可改善前列腺癌患者的无生化失败生存率[3]。1.2剂量分割模式多项研究均证实,与常规分割根治剂量(1.8~2Gy/次)比较,中等分割根治剂量(2.4~4Gy/次)模式可将前列腺癌患者的放射治疗总时长从过去的8周缩减至3~5周,且临床疗效更佳,患者依从性更好[4-8]。NOSSITER等[9]的研究报道,与前列腺癌常规分割根治剂量比较,中等分割根治剂量的治疗失败率更低,安全性方面两者无显著差异。因此,目前国际主流指南均推荐,非转移性前列腺癌的根治性放射治疗可以选择中等分割根治剂量替代常规分割根治剂量,可供参考的剂量分割模式有:3Gy×20次、2.7Gy×26次、2.5Gy×28次以及2.8Gy×25次。与常规分割比较,大分割放射治疗(单次剂量>5Gy,立体定向消融放射治疗)能否提高前列腺癌患者的总生存率和肿瘤特异性生存率仍需要进一步的研究来证实,但大分割放射治疗可使患者消化系统和泌尿系统的晚期不良反应发生率显著升高[10]。因此,现阶段推荐将大分割放射治疗纳入临床研究的范畴更为安全、合理。近年来,为降低大分割放射治疗可能带来的直肠不良反应发生率,国内外均尝试采用在直肠前壁和前列腺之间注射凝胶间隔物等新技术来解决,间隔物可以显著减少直肠高剂量照射区域[11]。1.3局部加量:由于前列腺癌是多灶性病变,在影像学上很难发现所有卫星病灶,所以过去都是将前列腺整体进行高剂量放射治疗。已有研究显示,放射治疗后前列腺穿刺活检阳性的前列腺癌患者的预后明显差于前列腺穿刺活检阴性的前列腺癌患者,复发部位一般位于磁共振成像可见的结节处[12]。更为精准的前列腺特异性膜抗原正电子发射断层成像(positronemissiontomography,PET)/计算机断层扫描(computedtomography,CT)和多参数磁共振成像使得对前列腺癌临床显著病灶进行局部加量成为可能。局部加量的方式有常规分割序贯近距离加量、常规分割同步加量以及立体定向消融放射治疗同步加量等。FLAME研究显示,采用常规分割同步加量模式可显著降低局限性中高危前列腺癌患者的局部复发风险和远传转移风险[13]。目前,如何精准定义局部加量区是研究的热点和重点,已有研究显示,采用前列腺特异性膜抗原PET/CT联合多参数磁共振成像定义局部加量区的敏感度和特异度分别为91%和84%[14]。因此,推荐采用前列腺特异性膜抗原PET/CT联合多参数磁共振成像来定位前列腺癌病灶。1.4联合治疗ProtecT研究发现,局限期极低危、低危以及预后良好的中危前列腺癌患者采用单纯根治性放射治疗可以获得与根治性前列腺切除术相同的临床疗效,无论采取手术还是单纯放射治疗,这部分患者的肿瘤特异性生存率均为99%,因此这类患者采用放射治疗时无须联合雄激素剥夺疗法[15]。对于预后不良的中危前列腺癌患者,与单纯放射治疗比较,采用同步短程雄激素剥夺疗法+放射治疗可以显著降低其生化失败率和疾病特异性死亡率[16]。对于高危、极高危、局部进展期的前列腺癌患者,EORTC22863研究结果显示,与单纯放射治疗比较,长程雄激素剥夺疗法+放射治疗可显著改善患者的10年总生存率(39.8%比58.1%,HR=0.6,P=0.0004)[17]。1.5高恶性度前列腺癌的综合治疗:高恶性度前列腺癌的转移风险较高,因此,常需联合其他全身治疗手段,化疗可能是有效方法。RTOG0521研究结果显示,在雄激素剥夺疗法+放射治疗放疗的基础上辅助多西他赛化疗,可以改善高恶性度前列腺癌患者的4年总生存率(89%比93%,HR=0.69,P=0.034)[18]。2、根治性前列腺切除术后的放射治疗2.1放射治疗时机:辅助放射治疗是指对具有病理高危因素(pT3-4、切缘阳性、Gleason评分为8~10分)的前列腺癌根治性前列腺切除术后患者,待术后尿失禁缓解后进行放射治疗。挽救性放射治疗是指对术后生化失败的前列腺癌患者(术后前列腺特异性抗原(prostatespecifcantigen,PSA)水平未降至正常水平或降低后又升高,超过0.1ug/L进行放射治疗。关于术后辅助放射治疗和挽救性放射治疗的争论从未停止,率先获得高级别证据支持的是辅助放射治疗。4项随机对照试验(SWOG8794研究、EORTC22911研究、ARO9602研究、FinnProstateGroup研究)评估了术后辅助放射治疗的价值,结果显示,对术后具有病理高危因素的前列腺癌患者,辅助放射治疗可降低53%的生化复发风险[19-22]。但需要注意的是,在这4项随机对照试验中,只有ARO9602研究纳入患者的PSA是处于测不出水平,其他3项研究中有1/3患者的PSA水平超过了0.2ng/ml,因而无法解释清楚是挽救性放射治疗还是辅助放射治疗所起的作用。为了弄清挽救性放射治疗是否可以替代辅助放射治疗,3项随机对照试验(RADICALS-RT研究、RAVES研究、GETUG-AFU17研究)比较了辅助放射治疗和挽救性放射治疗的临床疗效[23-25]。截至目前这3项随机对照试验只公布了无生化失败生存率的结果,辅助放射治疗和挽救性放射治疗比较无显著差异。值得注意的是,这3项随机对照试验选择的患者均为术后进展风险较低的前列腺癌患者(pT3R0或pT2R1),其本身可能无法从辅助放射治疗中显著获益。目前,国内更多前列腺癌患者具有更高的Gleason评分和切缘阳性率,这部分人群更需要尽早进行辅助放射治疗。因此,仍推荐对术后具有高危病理因素者的前列腺癌患者行辅助放射治疗,对术后无病理高危因素者但PSA未降至正常水平或生化复发的前列腺癌患者行挽救性放射治疗。2.2复发高危因素和基因分型:术后国际泌尿病理协会分级≥3级、包膜受侵、精囊受侵、切缘阳性是前列腺癌患者术后复发的高危因素,术后5年复发率高达50%。对于术后淋巴结转移的前列腺癌患者,淋巴结清扫数目、转移淋巴结体积、转移淋巴结包膜受侵是术后早期复发的预测因子,淋巴结密度(阳性淋巴结/清扫淋巴结)>20%是预后不良的独立影响因素。近年来,生物标志物的迅速发展助力前列腺癌术后患者的精准分层,其中研究较为深入的是Decipher基因检测,可以预测前列腺癌术后患者未来的疾病进展风险。2.3前列腺特异性膜抗原正电子发射断层成像对术后放射治疗的影响PERERA等[26]的研究纳入4790例前列腺癌患者,结果显示,PSA<0.2ug/L时,前列腺特异性膜抗原PET的病灶检出率为33%:PSA为0.2~0.5ug/L时,其病灶检出率为45%。AFSHAR-OROMIEH等[27]的研究纳入2533例前列腺癌患者,结果显示,PSA<0.2ug/L时,前列腺特异性膜抗原PET/CT的病灶检出率为43%,PSA为0.2~0.5ug/L时,其病灶检出率为58%,PSA为0.5~1ug/L时,其病灶检出率为72%。前列腺特异性膜抗原PET的结果可影响前列腺癌患者后续治疗方案的制订,影响方式主要包括:改变放射治疗计划(增加放射治疗范围和提高放射治疗剂量),增加全身用药,如发现寡转移,可行转移部位放疗,如发现多发转移,需要联合新型内分泌治疗药物或化疗。但这种治疗方案的改变是否可提高前列腺癌患者的总生存期,目前尚无高级别的证据支持。另外对于术后即刻开始内分泌治疗的患者,无需进行前列腺特异性膜抗原PET检查。2.4术后放射治疗剂量:美国国家综合癌症网络指南推荐前列腺癌的术后放射治疗剂量为64~72Gy[28],范围较为宽泛,尚缺乏更为个体化的推荐方案。目前国际上报道了2项关于前列腺癌术后放射治疗剂量的随机对照试验,分别是北京大学第一医院的研究[29]和欧洲的SAKK09/10研究[30]。北京大学第一医院的研究率先公布结果,中位随访4.2年后,与传统剂量(66Gy)比较,强化剂量(72Gy)放射治疗后患者的生存结果和不良反应均无显著差异,但是在Gleason评分≥8分的亚组前列腺癌患者中,72Gy可使患者获得优于66Gy的无进展生存期(P=0.0498)[29]。2021年SAKK09/10研究公布结果,其生存结果与北京大学第一医院的研究相似,但不良反应发生率更高[30]。目前北京大学第一医院的研究的中位随访时间已经达到7.5年,更长的随访时间进一步体现出了强化剂量(72Gy)对Gleason评分≥8分前列腺癌患者的生存获益(P=0.0118),进一步的亚组分析结果显示,术后多灶切缘阳性的前列腺癌也需要更高的放射治疗剂量[29]。2.5联合治疗对于术后仅有病理高危因素、无生化复发的前列腺癌患者,目前尚无辅助放射治疗同时联合内分泌治疗的临床证据。但是对于生化失败的前列腺癌患者,特别是PSA倍增时间短、恶性度高的前列腺癌患者,建议辅助内分泌治疗6个月左右。对于术后PSA倍增时间长、PSA水平低的患者,可首先进行挽救性放射治疗,若放射治疗后PSA水平下降,无需再进行内分泌治疗[31]。另外分子分型也可指导术后内分泌治疗策略,若Decipher评分>0.6分,建议行放射治疗联合内分泌治疗。3、转移性前列腺癌放射治疗根据放射生物学理论,前列腺癌的a/β值较低,更适合大分割立体定向消融放射治疗模式,对单发淋巴结转移、骨转移、内脏转移的前列腺癌患者均可采用立体定向消融放射治疗模式。对于无症状的转移性前列腺癌,是否能通过放射治疗达到减瘤,并进一步延长患者的生存期值得进一步讨论。需要先甄别能够从局部治疗中获益的前列腺癌人群,转移性前列腺癌常见分类方式包括按照肿瘤负荷(高瘤负荷、低瘤负荷)分类和按照转移时机(同时性、异时性)分类。其中低瘤负荷,又称寡转移,目前常定义为转移灶数目≤5处,是一种介于无转移和广泛转移的中间状态,有可能通过强化局部治疗,获得治愈机会。2018年以前,国际主流指南(美国国家综合癌症网络指南、美国泌尿学会指南、欧洲泌尿学会指南)对转移性前列腺癌的推荐治疗方式仅有以雄激素剥夺疗法为基石的药物治疗。2019年,随着2项前瞻性随机对照试验研究(HORRAD研究和STAMPEDE研究)结果的发布,原发灶放射治疗被证实可以延长初诊为寡转移激素敏感性前列腺癌患者的总生存期,因此转移性前列腺癌原发灶放射治疗成为了指南中的1类推荐,这是转移性前列腺癌治疗原则的一个重要改变[32-33]。STAMPEDE研究中瘤负荷是采用CHAARTED研究中的定义,高瘤负荷的标准是4处及以上骨转移灶+1处及以上转移位置不在椎体/骨盆,或有内脏转移,需要注意的是,CHAARTED研究中所用的影像学检查手段为传统影像学检查手段(CT和骨扫描)。新一代影像学检查手段,如前列腺特异性膜抗原PET发现的转移灶数目是否还能沿用既往的寡转移定义,仍是一个值得商榷的问题。寡复发,又称异时性寡转移,此类患者在根治性前列腺切除术或放射治疗后,原发灶得以控制,但复查过程中发现PSA水平升高,进一步行影像学检查发现转移病灶。目前,前列腺特异性膜抗原PET检查广泛应用于根治性前列腺切除术后生化失败的前列腺癌患者中,其在PSA较低水平时即可检查出临床病灶。2项前瞻性随机对照试验(STOMP研究和ORIOLE研究)结果显示,转移灶放射治疗能够延长寡复发患者的无进展生存期,推迟开始内分泌治疗的时间[34-35]。目前,关于同时性和异时性前列腺癌患者内分泌治疗的方案和持续时间尚无定论。目前指南只推荐原发灶放射治疗,从理论上讲,只有所有病灶都接受了治疗,才能阻止原发灶向转移灶、转移灶向转移灶的播散,从而实现最大程度的减瘤,让寡转移患者得以向局限疾病的逆转,并可能达到根治的目的。因此,在临床诊疗实践中,北京大学第一医院采用了原发灶+转移灶“全覆盖“的强化放射治疗模式,初步结果显示,对于寡转移前列腺癌患者,“全覆盖“放射治疗模式安全、有效,且激素敏感性前列腺癌患者的预后优于进展至激素抵抗性阶段再进行“全覆盖“放射治疗,因此推荐转移性前列腺癌患者尽早接受“全覆盖“放射治疗。总体来说,各个分期前列腺癌的放射治疗策略未来都会朝精准化、个体化方向发展,且还需要更多中国人群的研究数据来进一步指导临床实践。参考文献:略。(出处:中国医刊2023年第58卷第6期)
李洪振 主任医师 北京大学第一医院 放射治疗科439人已读 - 论文精选 寡转移前列腺癌放疗的研究进展
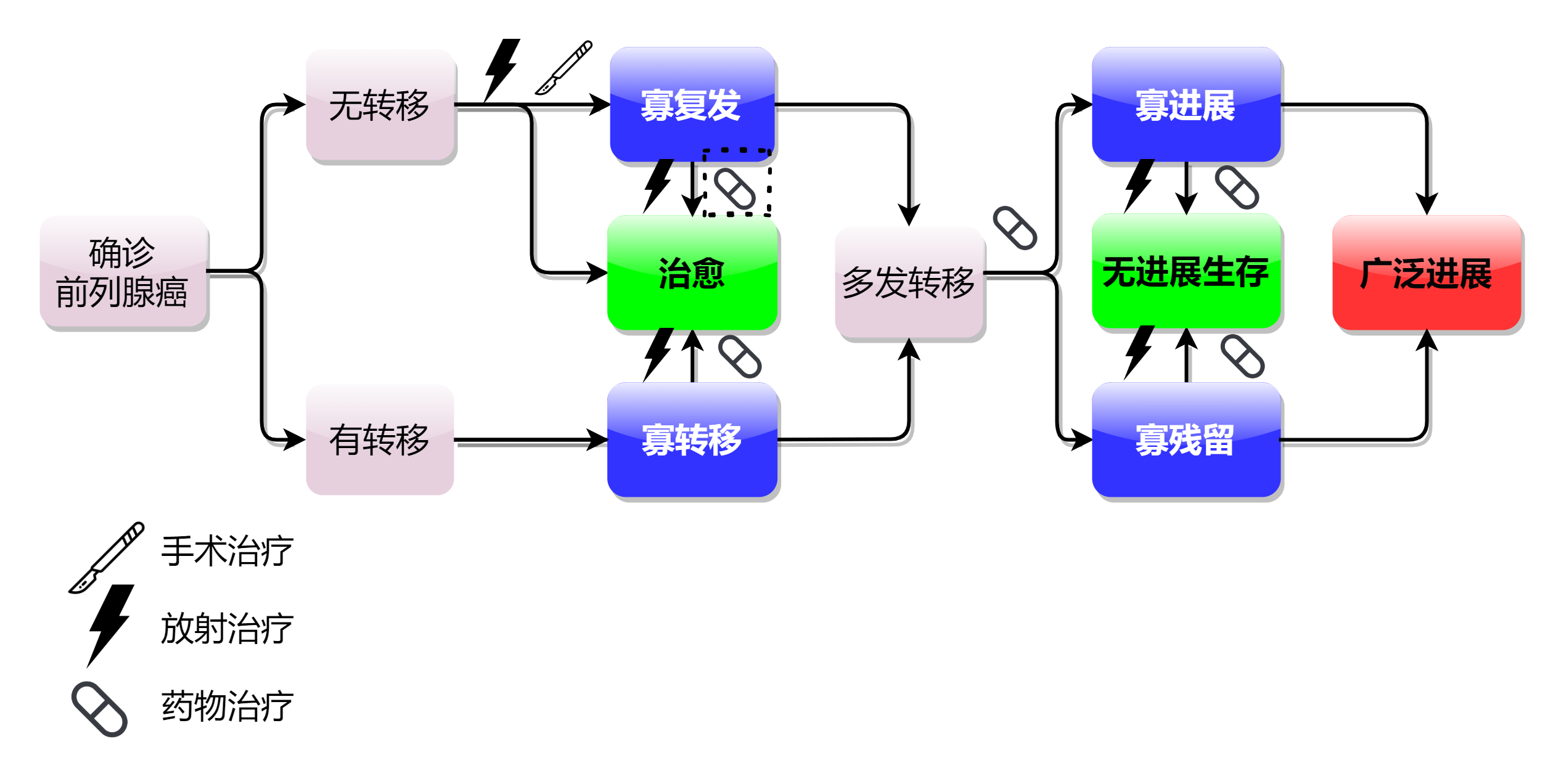
寡转移前列腺癌放疗的研究进展作者:亓昕、李洪振北京大学第一医院前列腺癌是男性泌尿生殖系统最常见的恶性肿瘤。据统计,2023年美国前列腺癌新发病例位居美国男性肿瘤第一位,死亡率位居第二位。我国的前列腺癌发病率和死亡率与西方国家相比较低,但随着人均寿命的延长和前列腺特异性抗原(Prostatespecificantigen,PSA)检查的广泛应用,前列腺癌发病率呈现逐年上升的趋势,2016年在恶性肿瘤新发病例中居第六位。在不同国家和地区之间,前列腺癌发病率存在巨大差异,发达国家是发展中国家的5倍以上。主要受累人群是老年患者,随着社会人口老龄化,前列腺癌将成为各个国家面临的重要公共卫生问题。在中国,超过30%的前列腺癌在确诊时就有转移,还有一部分患者经过根治性治疗后,在复查中出现转移。在第八版AJCCTNM分期中,IV期前列腺癌定义为转移至区域淋巴结(N1)或非区域淋巴结淋巴结(M1a)或骨(M1b)或内脏器官(M1c)的患者。一旦出现转移,预后要差于局限期患者。如何提高转移患者的疗效,是前列腺癌治疗面临的重要问题。过去,转移性前列腺癌以全身药物治疗为主。近年来,放射治疗越来越多的参与到转移患者,特别是寡转移患者的治疗中,取得了比单纯药物治疗更好的疗效。本综述针对寡转移前列腺癌,从①寡转移前列腺癌的定义与治疗策略;②放疗在寡转移前列腺癌中的实施与疗效;③寡转移前列腺癌放疗后的复发模式与生物标记物这三方面进行综述,探讨寡转移前列腺癌的放射治疗的进展和未来发展方向。一、寡转移前列腺癌的定义与治疗策略1、寡转移前列腺癌的定义1995年Hellman和Weichselbaum教授提出寡转移是一种恶性肿瘤介于局部病灶和广泛转移的中间状态,这类患者有望通过局部治疗达到治愈。寡转移概念的提出,对肿瘤治疗领域的贡献是从转移患者中挑选出一部分人群,通过治疗转移病灶,延迟疾病进展而改变转移性疾病的自然病程,并最终改善生存结果,让一部分患者达到无瘤或治愈状态。不仅为患者带来生存获益,还能减轻家庭及社会负担。寡转移前列腺癌的定义,业界最关注的是转移灶数目。CHAARTED研究中,低瘤负荷(寡转移)的定义是<4处骨转移灶,且不伴内脏转移。后续多项研究使用了CHARRTED研究的定义,包括证实原发灶放疗可以获益的STAMPEDE研究。需要注意的是,临床研究中判断转移灶所用的影像学检查多数为传统手段(CT和骨扫描)。在新一代影像学检查条件下(PET、多参数核磁)发现的转移灶,数目能否沿用过去的寡转移定义,是一个值得商榷的问题。前列腺癌的检查手段和治疗手段始终处于快速发展的进程中,许多问题在没有明确结论的时候,可能就会被新的检查和治疗手段所取代。除了转移灶数量,转移部位也值得关注。在一项STAMPEDE研究二次分析[30]中发现,仅有非区域淋巴结转移的患者整体预后好于骨转移者,从雄激素剥夺治疗(Androgendeprivationtherapy,ADT)和化疗中获益的趋势更明显。另外,肿瘤恶性度也可能是寡转移定于需要考虑的,LATITUDE研究中,将GS≥8作为高危的标准之一。笔者认为,未来寡转移的定义,可借鉴ESTRO和EORTC共识[34]所提及的,能够安全有效的完成所有病灶局部处理的观点。2、寡转移前列腺癌的分类和治疗选择ESTRO和EORTC共识将肿瘤寡转移状态按照其发生在病程中的不同阶段划分为4类:①初诊寡转移(De-novo):初诊转移性疾病,病灶数量较少;②寡复发:初诊无转移,根治性治疗后,随诊中发现转移灶,且数量较少;③寡进展:经系统治疗后,少数病灶影像学进展。④寡残留:经系统治疗后,少数病灶残留并有活性。 针对以上转移时机和状态,需要采取不同的治疗策略。①初诊寡转移:2018年以前,主流指南(NCCN、EAU、AUA)推荐的治疗仅有以ADT为基石的药物治疗。随着技术进步,放疗毒性减轻,寡转移前列腺癌的治疗策略逐渐发生变化。多项回顾研究表明,转移灶较少患者中,局部放疗可获生存受益,特别是基线PSA值较低、T分期较低、仅淋巴结转移和GS评分较低的患者中,局部放疗的生存获益更大。2019年,随着两项RCT(HORRAD和STAMPEDE)结果的发布,原发灶放疗被证实可以延长初诊寡转移前列腺癌的生存,原发灶放疗意义在于获得原发肿瘤的控制,消除转移的来源,阻止可能导致转移的细胞因子信号传导,控制局部症状。目前前列腺原发灶放疗在国际权威指南中被列为I类推荐。 ②寡复发(异时性寡转移):根治性手术或放疗后,复查影像学检查发现转移病灶。尤其是目前PSMAPET广泛应用于根治后生化失败患者,在PSA较低水平即可检查出临床病灶,为局部放疗提供了精准定位的条件。这类患者有可能通过转移灶放疗达到二次根治,免于或推迟内分泌治疗,提高生活质量。寡复发患者行转移灶放疗有两项经典RCT研究(STOMP和ORIOLE),入组原发灶经根治性治疗后异时性寡转移病例,转移灶数目1-3,均未接受ADT,随机分为转移灶放疗组和观察组,结果显示放疗可以延长无进展生存时间,推迟开始内分泌治疗时间。值得注意的是,包括上述两项研究的大多数针对寡复发转移灶放疗的研究,都将试图避免ADT及相关不良反应作为研究的假设和目标。目前,局部治疗、全身治疗是否需要联合?如何联合?尚不清楚。未来针对这类寡复发人群的诊疗方向是通过分子和基因层面的生物标记物预测预后和疗效,指导具体哪部分患者可能免于全身治疗。 ③寡进展:此类前列腺癌患者是初诊时多发转移,一线内分泌药物治疗后,影像学检查发现全身多数转移灶稳定、仅少数病灶进展的状态。出现寡进展的最主要原因在于肿瘤异质性的存在,个别病灶对内分泌治疗耐药。依据现有指南,进入mCRPC后,应采用二线药物治疗方案,包括新型内分泌治疗药物、化疗、靶向治疗、核素治疗、免疫治疗等。但前列腺癌二线治疗往往毒性大,且总体疗效欠佳。对于进展病灶采取控制力更强的局部放疗,可以有效的消灭这些异质性病灶,使得患者整体恢复对于内分泌治疗的敏感性。一项多中心回顾性研究[69]入组mCRPC寡进展患者,给予进展病灶局部放疗,结果显示放疗后中位进展至下一阶段系统治疗时间为11.1个月,中位无影像进展时间为12.3个月。多因素分析显示诊断mCRPC时的转移灶数量、诊断mCRPC的PSA倍增时间是生存的独立预后因素。放疗适用于寡进展患者,特别是高龄或一般状况差,无法耐受化疗、核素治疗、PARP抑制剂等毒副作用更大治疗的患者。另外,对于更为后线的多发转移mCRPC患者,可以尝试SABR与免疫的联合用药,研究显示SABR可激活肿瘤免疫,改善PD1或PDL1免疫治疗的效果。一项澳大利亚的多中心单臂II期临床研究ICE-PAC研究入组多发转移mCRPC患者,选取1-2处转移灶给予SABR20Gy/1f,联合阿维单抗免疫治疗,DCR为48%,放疗外病灶ORR达33%,中位rPFS时间8.4个月,中位OS14.1个月,明显优于免疫治疗单药的数据,并且不良反应可耐受。 ④寡残留是指初诊时为多发转移,经过系统治疗后多数病灶得到控制,少数病灶残留、有活性的寡转移状态。确定寡残留状态高度依赖于新一代功能影像学检查如PET或MR成像。过去对于其他瘤种如肺癌,有寡残留行局部巩固放疗带来临床获益的数据,但是对于前列腺癌,在疾病出现进展之前,行残留病灶放疗能否延长药物治疗的有效时间,进而提高生存,目前尚无临床研究和数据公布。二、放疗在寡转移前列腺癌中的实施与疗效1、现代放疗技术在转移性肿瘤治疗中的应用近年来,调强放疗(intensity-modulatedradiationtherapy,IMRT)以及容积调强(volumetricarcradiationtherapy,VMAT)技术,在此基础之上的全程影像引导(imageguidedradiationtherapy,IGRT)已经成为国内大医院的主流放疗技术。低毒条件下的局部治愈性放疗使得寡转移局部放疗逐渐被业界接受。更加高效、准确的立体定向消融放疗(Stereotacticablativeradiotherapy,SABR)是目前最常使用的转移灶放疗剂量分割模式,已经被证明是安全、经济、有效的局部治疗手段。2021年发表在JAMAOncology上的一项系统综述和Meta分析[75]总结了目前多瘤种转移灶放疗的安全性和临床疗效,回顾过去15年内发表的21项研究,包括943例患者和1290个病灶,SABR模式次数≤8次,单次剂量≥5Gy,中位随访时间为16.9个月,最常见的原发部位为前列腺(22.9%)、结肠(16.6%)、乳腺(13.1%)和肺(12.8%)。急性期3-5级副反应发生率为1.2%,晚期3-5级副反应发生率为1.7%,1年局部控制了为94.7%,1年OS为85.4%,1年PFS为51.4%,结果显示SABR对寡转移治疗是安全有效的。国际上具有广泛影响力的SABR-COMET系列研究,针对多瘤种寡转移状态下进行转移灶放疗进行疗效探索。该系列的第一个研究是一项II期RCT,在2012年至2016年间纳入转移灶数目在1-5个的99名实体瘤患者,乳腺癌18例,肺癌18例,结直肠癌18例和前列腺癌16例,1:2随机分配至对照组(SOC)(n=33)和试验组(SOC+SABR)(n=66),2020年公布了长期随访数据,中位随访时间51个月,SOC组和SOC+SABR组的5年总生存率分别为17.7%vs.42.3%,中位生存期分别为28个月vs.50个月,差异显著。在此II期研究基础上,继续开展III期研究SABR-COMET-3,入组转移灶数目1-3枚,并对不同转移灶放疗剂量分割模式做出了推荐,例如前列腺癌最常见的骨转移灶推荐给予35Gy/5f或24Gy/2f。椎体转移灶的勾画参照国际脊椎立体定向放疗共识和指南。同期开展的还有SABR-COMET-10,入组条件中将转移灶数目提高至4-10枚,目前尚未公布结果,让我们拭目以待。SABR作为安全有效的肿瘤局部治疗手段,如何与系统治疗排兵布阵,特别是在预期寿命有限的患者中,权衡生活质量、治疗效果与可能带来的毒副作用,为肿瘤患者提供个体化的最优治疗方案,是越来越值得重视和考验医生的问题。2、放疗用于寡转移前列腺癌在各瘤种的横向对比中,前列腺癌是更加适合大分割SABR放疗模式的。根据放射生物学理论,前列腺癌的α/β值低,单次大剂量放疗能更好的拉开肿瘤损伤与正常组织修复之间差距。关于前列腺癌转移灶放疗的局部控制率,有Meta分析[83]纳入了23项研究1441个病灶(骨转移、淋巴结转移、内脏转移),BED3>100Gy时局部控制率能够达到95%以上 ,进一步提高剂量至>130Gy时并未进一步提高局部控制,因此推荐前列腺癌转移灶放疗时BED3>100Gy。对单发淋巴结转移、骨转移、内脏转移均可采用SABR放疗模式。对于腹膜后、纵隔、颈部等多站淋巴结转移、无法SABR的病例,可以尝试在确保正常器官(如小肠、脊髓)安全的前提下,行中等分割放疗,或肿瘤中心远离正常器官的区域行部分大分割放疗。前列腺癌转移灶的影像学诊断,PSMAPET具有较高的敏感性与特异性。PSMAPET引导下的精准放疗成为近年来的研究热点。一项II期单中心单臂研究[88]入组根治术+术后放疗后PSA升高(0.4-3ng/ml)患者,常规影像学检查阴性,未行ADT治疗,所有患者行PSMAPET/CT,对转移灶行SABR或手术。72例患者中37例(51%)有PSMA探测到的寡复发病灶,10例行手术,27例行SABR,中位随访时间15.9个月,60%患者实现了生化控制,其中22%CR(PSA下降100%)达到治愈,38%PR(PSA较基线下降50%以上),中位PSA进展时间17.7个月,PSMAPET指导的局部治疗可中位推迟1.5年的全身治疗。该研究设计严谨之处是全部患者都行术后放疗,去除了瘤床复发的因素,而且患者均为传统影像学检查阴性者,突出了新一代影像检查手段的重要性。三、寡转移前列腺癌放疗后的复发模式与生物标记物1、放疗后复发模式一项来自约翰霍普金斯医院的研究,报告了转移灶局部治疗后的复发和进展模式,对于258名寡转移患者(474个转移病灶)。中位随访25.2个月,50.4%的患者同时接受ADT治疗,最初仅有骨转移灶的患者中,86.5%复发仍然是骨转移。最初仅有淋巴结转移的患者中,64.5%复发仍然是淋巴结,另外32.3%在进展时出现了骨转移。该研究将进展模式分为3类:I类为放疗后长期控制,发生率为40.9%;II类为≤3处寡进展,发生率为36%,其中包括7.9%的患者为PSA复发但无转移,该组患者进展病灶经过再次治疗还能达到疾病稳定状态;III类为>3处病灶多发进展,发生率为23.1%。这项研究带来的思考在于,如何在局部治疗之前发现谁是第III类患者?可能需要借助于更敏感的成像技术,如胆碱、NaF、PSMA等更准确的手段探测病灶,另外还可能从分子和基因层面分析患者出现异质性的原因。 2、寡转移前列腺癌的生物标记物及放疗效果关联寡转移患者基因组学和预后的研究较少。一项研究,汇总分析了STOMP和ORIOLE入组患者的病理标本基因表达(包含ATM、BRCA1/2、Rb1或TP53致病突变)对局部治疗疗效的预测能力,中位随访52.5个月合并分析显示,两项研究中易感基因突变的发生率为24.3%,无论是否存在易感基因突变,转移灶局部放疗均可获得生存受益,且突变阳性组从局部治疗中获益更大(易感基因突变阳性组:HR0.05,p<0.01;易感基因突变阴性组:HR0.42,p=0.01;交互检验p=0.12)。但含有有害突变的患者总体预后差,因此这部分患者,后续应该接受强力的全身治疗。 综上,对于寡转移前列腺癌,在药物治疗的基础上,原发灶、转移灶的局部放疗可以提高改善患者疾病进展时间,并可提高总生存。SABR作为一种有效、安全、经济的手段,适用于多种情况下的转移患者。新一代影像技术可以帮助医生选择更合理的治疗策略。展望未来,我们期待能发现更多潜在的分子生物标记物,帮助临床医生决策寡转移前列腺癌治疗。
 李洪振 主任医师 北京大学第一医院 放射治疗科587人已读
李洪振 主任医师 北京大学第一医院 放射治疗科587人已读 - 诊前须知 前列腺癌放疗注意事项(北京大学第一医院放射治疗科)
一、放疗前准备工作及注意事项放疗期间需保持大便通畅,避免便秘,有长期便秘情况患者遵循以下建议调整大便习惯:避免久坐不动,可适当散步、做伸展运动,每天轻柔按摩腹部。多喝水,每天喝6到8杯水,多食用粗粮等通便类食物,避免食用萝卜豆腐等促排气食物。如有长期顽固性便秘,建议遵医嘱对症用药。避免长期应用开塞露、番泻叶、大黄、果导(酚酞)片等。二、定位CT当天及每次治疗注意事项肠道准备如您有习惯性便秘情况,请在首次就诊时跟您的主管医生说明,并根据医生的处方在进行CT定位之前数日开始服用缓泻剂,以使大便保持规律通畅。定位前须保持大便排空状态,建议患者定位前一晚及定位当日早晨使用开塞露排空大便(仅初次定位时,治疗后不建议长期采用此方式排空大便)。每日放疗时,建议便秘患者服用乳果糖等药物促进规律排便,排便正常患者可不服用通便药物。建议患者放疗开始前自行排空大便及直肠气体,再进行憋尿。膀胱准备定位以及每次放疗前均须充盈膀胱(憋尿)。建议患者憋尿时不宜太足,也不宜太少,以憋尿后能保持15分钟不去小便的膀胱充盈状态为宜。完成体膜制定后,您可以饮500-1000ml水,并通过行走等方式来促进膀胱充盈。一般30分钟-1小时左右憋到尿意明显,如仍无尿意建议再加大饮水量。治疗时,患者每次治疗膀胱充盈程度需要尽量与定位时一致。重要提醒每次放疗前,治疗师均会采集图像确认治疗范围,如果肠道或膀胱准备不理想(与定位CT差别过大),将无法行放疗。这种情况下,可能需要您重新憋尿、排空大便,希望您理解并配合,与我们一起努力保证治疗准确性,减少放疗副反应。三、放疗期间副反应及注意事项肠道反应治疗中后期可能出现肛门下坠感、大便次数增多、排不净感等,建议每日38-40℃温水坐浴,直肠内应用痔疮膏等。严重者需及时就诊。饮食:放疗期间忌辛辣、生冷、刺激性食物。建议高蛋白饮食,多食水果蔬菜,保证营养。避免过多的肠内积气的建议:避免食用易引起胀气的食物,如冰牛奶、大豆、白萝卜等。泌尿系统反应治疗中后期患者可能出现尿频、尿痛甚至少量尿血等放疗反应,如有不适请及时与放疗科医生咨询,必要时对症药物治疗。划重点:每次治疗时保持膀胱充盈及直肠排空状态可以降低治疗副反应出现时间和程度,并促进治疗后副反应减轻。放疗期间应定期监测血液指标改变每周复查血常规,每2周复查生化,每周携带血结果找主管医生处理。四、放疗后注意事项生活习惯放疗后2年内进食软食,忌辛辣、生冷、刺激性食物。建议高蛋白饮食,多食水果蔬菜,保证营养。尽量避免生冷、刺激食物。避免劳累、久坐、熬夜等不良习惯,适度锻炼,以不劳累为准,保持良好的心态。定期复查放疗期间无特殊情况不行PSA检查,放疗后需定期门诊复查:放疗后第一次复查为治疗结束后1个月,此后2年内每隔3个月复查;2-5年内每隔半年复查;5年以后每年复查1次,如有特殊情况请随时门诊复查,具体复查项目医生会根据患者病情决定。内分泌治疗使用时间放疗前开始使用内分泌治疗的患者,放疗期间及放疗后内分泌使用时间请与主管医生咨询。特别提醒放疗后一年内尽量避免肠镜和膀胱镜检查。
李洪振 主任医师 北京大学第一医院 放射治疗科1183人已读 - 就诊指南 翻拍磁共振片,CT片进行网络求医、病例讨论及保留资料的方法【转自网络 洮河刀客】
医生及患者通用:如何用手机翻拍X线片,磁共振片子,CT片子进行网络求医、病例讨论及保留资料北京大学第一医院放射治疗科李洪振北京大学第一医院放射治疗科李洪振请大家点击访问原帖:https://mp.weixin.qq.com/s/vBMJjEhdCsDVXrKuBRLOTg
李洪振 主任医师 北京大学第一医院 放射治疗科2127人已读





